新醫改十年的十個“不改”
日期:2019/5/10
2019年4月6日,一個具有里程碑意義的日子。
十年前的這一天,《中共中央國務院關于深化醫藥衛生體制改革的意見》(俗稱新醫改方案)公之于眾,一場被多方寄予厚望的改革拉開大幕。總體目標很明確,建立健全覆蓋城鄉居民的基本醫療衛生制度,為群眾提供安全、有效、方便、價廉的醫療衛生服務。
3652個日子翻頁,很多人能夠體會到,國家更駕輕就熟抗擊埃博拉等突發疫情,民眾看病就醫的流程更便捷,醫療保障更廣更厚,藥品供應更規范。與此同時,作為醫療服務供給主力軍的公立醫院,管理日益精細化,急危重癥的協同救治越來越暢通……其實,這些巨變只是新醫改十年征程的局部鏡像。
被比喻邁入“深水區”的醫藥衛生體制改革,未來向何處去?健康界站在特殊的時間節點,回望過去十年的波瀾壯闊,梳理改革中的10個“不改”。或許,歲月沉淀的堅持,預示改革篤定的方向。
不改1:堅持公共醫療衛生公益性
細讀新醫改方案,開篇的“指導思想”便開宗明義——堅持公共醫療衛生的公益性質。隨后,闡述公立醫院綜合改革時,“公益性”字眼再被提及。
增加財政資金投入,無疑是保障公共醫療衛生公益性的的關鍵所在。
顯然,國家沒有食言。特別是十八大以來,我國持續加大財政醫療衛生投入的實情有目共睹。2018年12月28日,財政部部長劉昆透露,2013年至2017年,全國財政醫療衛生累計支出59502億元,年均增幅11.7%。其中,2017年全國財政醫療衛生支出為14451億元,比2013年增長55.5%。
值得一提的是,國家每年的財政醫療衛生投入同時注入供方和需方。繼續以2017年為例,高達1.4萬億的財政資金,其中7550億元投向供方——公立醫院、基層機構、專業公共衛生機構等,5022億元投向需方——補助基本醫療保險資金,其余資金用于各項醫療救助,緩解因病致貧和因病返貧。
繞開財政投入談公益性并不現實,但公益性的體現并不局限于錢,不斷拓展醫療健康服務范圍、提高醫療質量,同樣是保障人民群眾享有公平可及、系統連續健康服務的內涵。
這些方面,新醫改十年踩出清晰的足跡:全面取消藥品加成,破除公立醫院逐利機制;發起進一步改善醫療服務行動,優化患者就醫體驗;健全現代醫院管理制度,提升醫療機構管理水平;將抗癌藥和慢性病用藥納入醫保,緩解民眾就醫費用負擔……一個個與民眾健康緊密關聯的改革,串起新醫改十年的“公益”道路。
不改2:堅持降低患者用藥負擔
“以藥養醫”飽受詬病。
2017年,國家全面取消藥品加成,這項實施數十年的政策壽終正寢。
據首都醫科大學宣武醫院藥學部主任閆素英介紹,這一年,醫院1300多種藥平均降價20%,受益最明顯的是慢性病患者。她用一張治療高血壓、高血脂等慢性病的藥方舉例,患者需要繳納的費用從332元降至260元左右。
這一年,北京開始全面實施“醫藥分開”政策。取消臨床用藥15%的政策性加成,增設“醫事服務費”。環顧全國,很多省市均探索“騰籠換鳥”,降低患者費用負擔的同時,體現醫生的技術勞務價值。
健康界查詢過去10年的衛生和計劃生育事業發展統計公報,相關數據印證了“病人藥費比重降低”的變化(見下圖)。“醫藥分開”后,患者降低藥費負擔的同時,就診體驗也明顯改變。“醫事服務費跟以前掛號費可不一樣,現在掛個普通號自費幾塊錢,但掛知名專家號自費部分就得60塊錢,像我這樣的老病號,正常開藥、調藥掛普通號就行。”患有三種慢性病的北京市民劉大爺顯得挺高興。
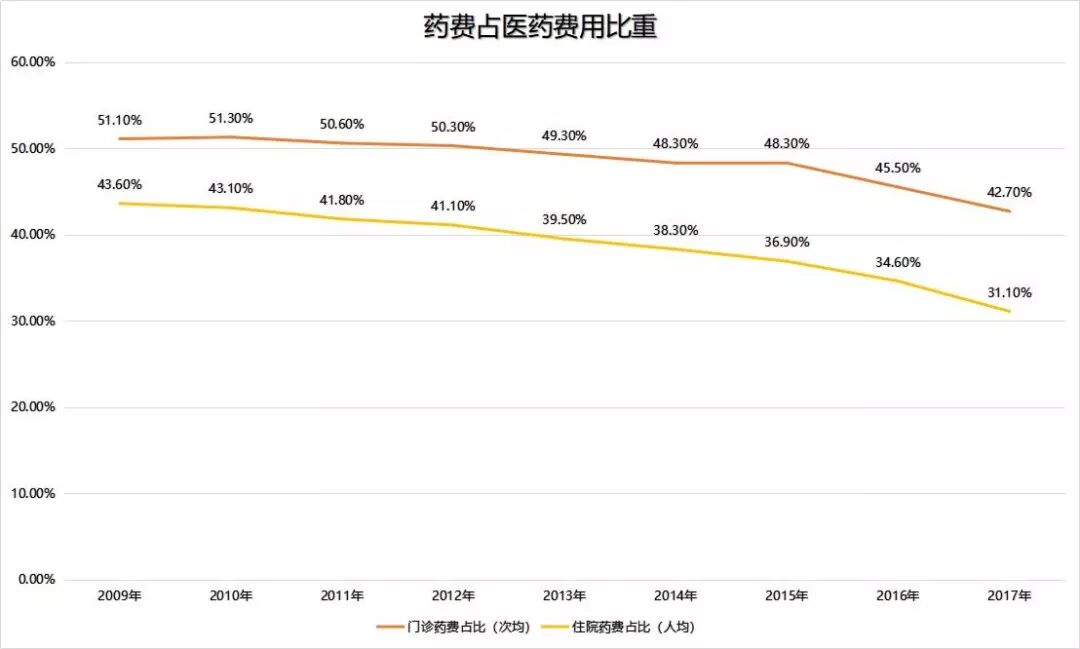
數據來源:國家衛生和計劃生育事業發展統計公報
不改3:堅持健全現代醫院管理制度
公立醫院是我國醫療服務體系的中堅力量,也是深化醫改的“主戰場”。
正因為如此,2017年7月,國務院辦公廳印發《關于建立現代醫院管理制度的指導意見》,要求從三方面發力——完善醫院管理制度、建立健全醫院治理體系、加強醫院黨的建設,推動各級各類醫院管理規范化、精細化、科學化,實現現代醫院管理十六字目標:權責清晰、管理科學、治理完善、運行高效。
早在2011年,建立健全現代醫院管理制度就出現在醫改主要工作清單,亮相之后“一發不可收拾”,在眾多醫改文件和領導講話中被反復提及,內容也越來越豐富。
剛剛過去的2018年12月,國家衛生健康委推進現代醫院管理制度建設再邁一步,即聯合國家發展改革委、財政部等多個部門公布148家試點公立醫院名單,明確14項試點任務。隨后,多地在國家試點醫院名單的基礎上拓展范圍。比如,福建省遴選39家醫院(包括5家國家試點醫院)開展省級試點,入選醫院數量堪稱全國之最。
健康界注意到,圍繞公立醫院黨委的作用,兩份重要文件的描述呈現明顯變化:2017年出臺的《關于建立現代醫院管理制度的指導意見》指出,公立醫院黨委“把方向、管大局、保落實”,而2018年6月中共中央辦公廳印發的《關于加強公立醫院黨的建設工作的意見》,明確“公立醫院實行黨委領導下的院長負責制”,黨委等院級黨組織發揮“把方向、管大局、作決策、促改革、保落實”的領導作用。后者比前者多出6個字——作決策、促改革,公立醫院黨委顯然被賦予更多的權力和職責。
結合過去幾個月浙江等地的火熱探索,健全現代醫院管理制度的改革必會更朝氣蓬勃。
不改4:堅持提升患者就醫體驗
2010年7月17日凌晨,網友“留級哥哥”為了趕到北京兒童醫院掛號,特意起了個大早。讓他沒想到的是,離醫院6:30正式放號還有一小時,門診樓南北兩側的兩支掛號隊伍就已經排出200多米。幾名家長和小孩滿臉疲倦,席地而坐。這樣的場景,曾經在大型醫院司空見慣。
當下的情況卻截然不同,類似場景正逐步成為歷史。
2015年,原國家衛生計生委(現國家衛生健康委)面向全國醫療系統啟動“進一步改善醫療服務行動計劃”,而且每年與時俱進調整改善醫療服務重點內容。現在,指尖預約掛號早已成為家常便飯,日間手術病種持續擴增,多學科協作診治疑難復雜病從理念宣貫步入普遍推行,藥學服務正快速轉型,危急重癥救治的院內外通道越來越順暢……
2018年2月,原國家衛生計生委曬出改善醫療服務首個“三年成績單”(見下圖),透過一個個數據,全國醫療機構的努力窺斑見豹。百尺竿頭更進一步,2019年3月,國家衛生健康委出臺新一年改善醫療服務重點任務,把曾經業內重視度不夠的麻醉服務、護理延伸服務等單列主題,不難看出決策者們對提升民眾就醫體驗的堅持,以及持續拓展改善醫療范圍的雄心。凡此種種,映射改善醫療服務將被作為“長期工程”。

不改5:堅持強基層
2018年1月29日,64支家庭醫生團隊在全國基層衛生工作會上被表彰,這也是我國首次設立“全國優秀家庭醫生團隊”獎項。業內人士知道,這64支團隊,只是目前分布在全國3.4余萬個社區衛生服務中心(站)和基層醫療衛生機構382.6萬醫務工作者的縮影。
基層醫療衛生機構包括社區衛生服務中心(站)、鄉鎮衛生院、診所和醫務室、村衛生室。2009年至2017年,我國基層醫療衛生機構總數從87.3余萬個增至93.3萬余個。除了數量上的劇增,更有幾項數字的變化折射國家對于“強基層”的決心和魄力(見下圖)。
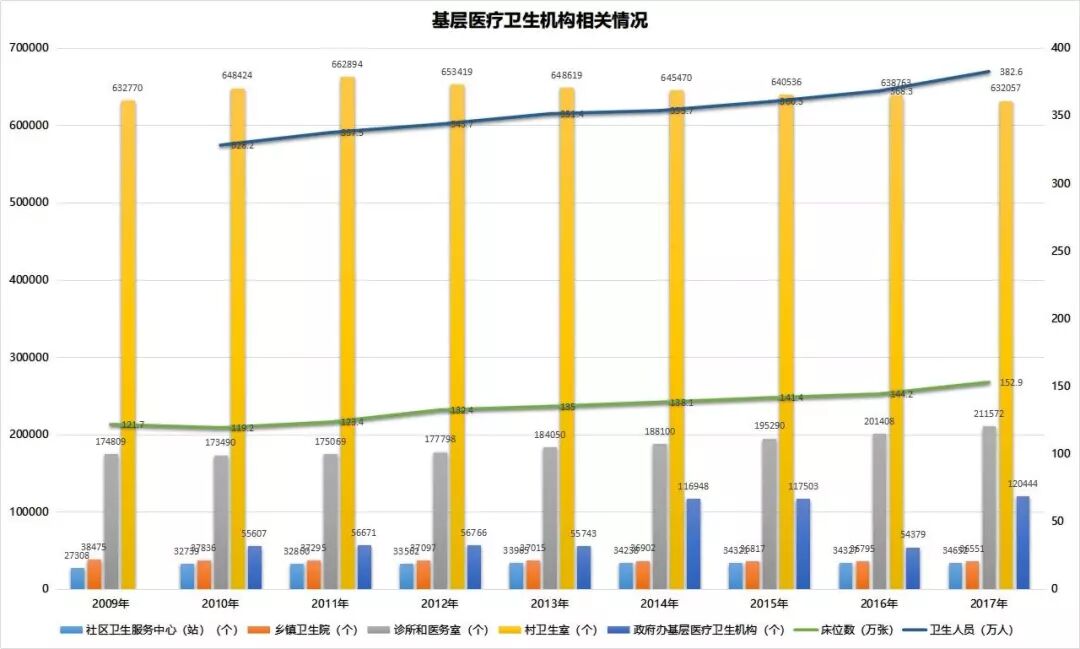
數據來源:國家衛生和計劃生育事業發展統計公報
旨在保障更多基層群眾看病就醫,國家想方設法促進優質醫療資源下沉。持續推進的分級診療制度建設便是典型舉措。2019年1月,全國衛生健康工作會議期間,國家衛生健康委主任馬曉偉用全新的“四個分開”指路分級診療——區域分開、城鄉分開、上下分開、急慢分開。在此基礎上,建設100個城市醫療集團和500個縣域醫共體。顯然,這些清晰具體的目標,無不在著眼未來給“強基層”添柴加薪。
不改6:堅持鼓勵社會辦醫
新醫改十年間,社會辦醫蓬勃發展。
統計數據顯示,民營醫院數量從2009年的6000多家增至2018年的近20000家。2015年,中國民營醫院數量首次超過公立醫院。
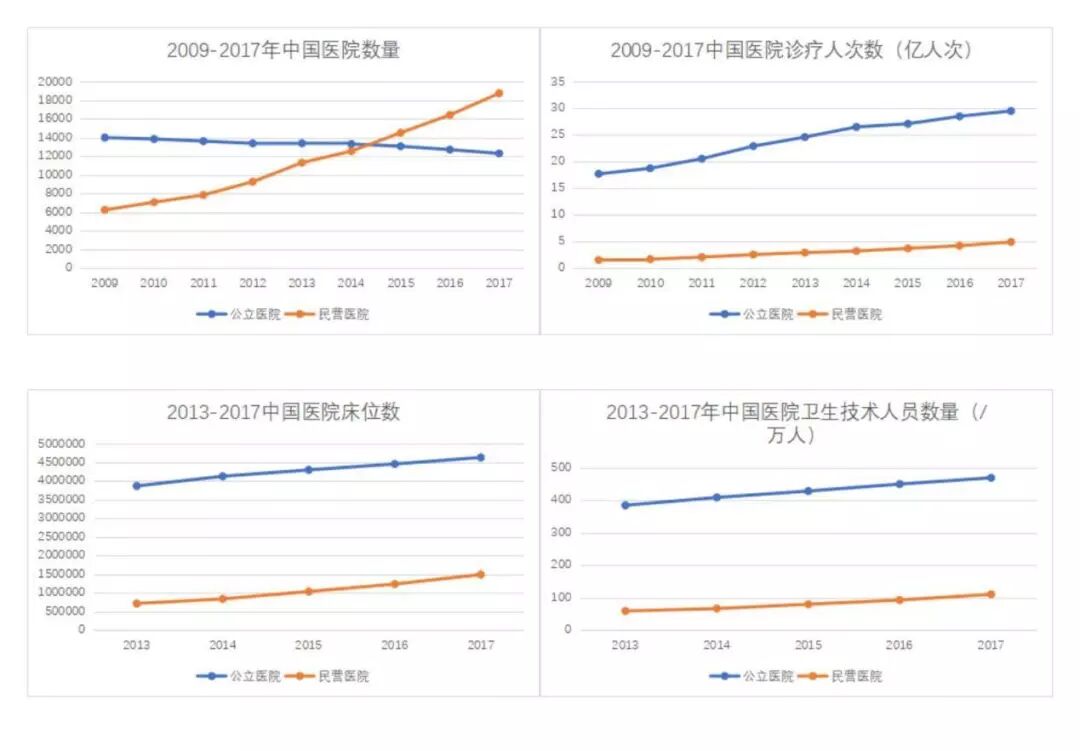
(健康界制圖)
相比數量上的突飛猛進,社會辦醫療機構的服務能力亟待提升,國家亦在相關文件釋放助攻的力量。
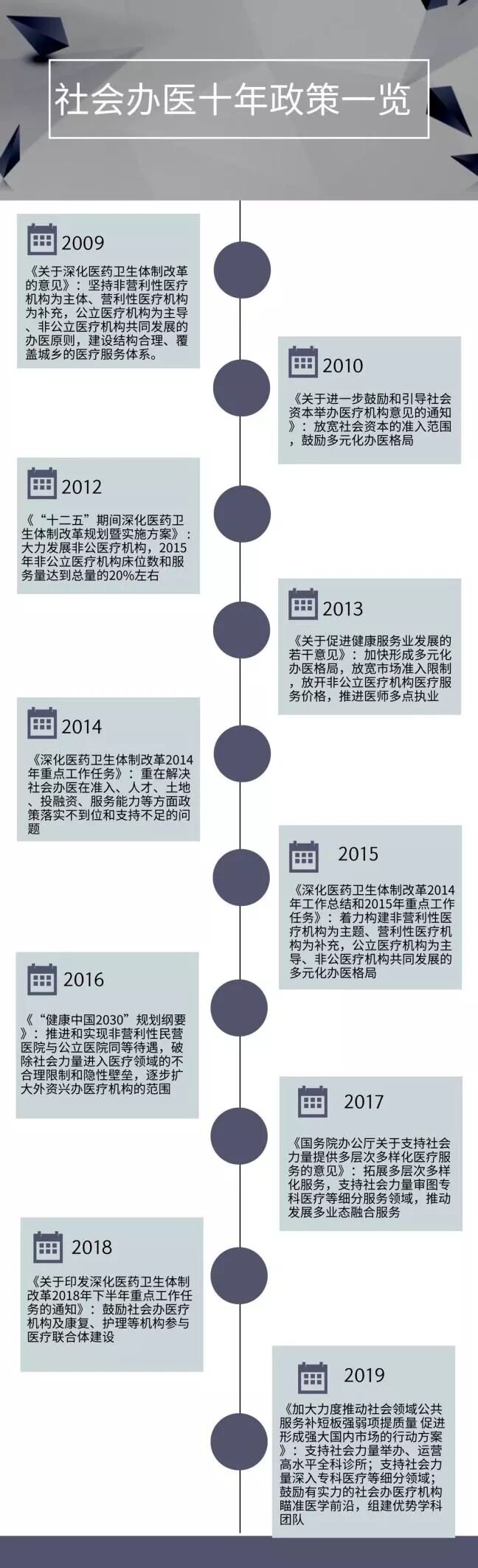
業內人士認為,社會辦醫療機構診療服務能力不足的原因,除了民眾長期信任公立醫院的習慣,更主要在于社會辦醫療機構的人才、技術與公立醫院存在較大差距。事實上,國家早已注意到這些現象并作出部署,特別是2015年6月,國務院辦公廳印發《關于促進社會辦醫加快發展的若干政策措施》,拋出4個具有突破性的政策紅利:進一步放寬準入、拓寬投融資渠道、促進資源流動和共享、優化發展環境。
閉幕不久的2019年全國兩會,政府工作報告依舊明確指出“促進社會辦醫”。
正是因為政策的持續性鼓勵,我國社會辦醫空間相比十年前可謂海闊天空,盡管審批管理、人才培養、學科建設、職稱評審等方面仍面臨諸多現實難題,但國家“護航”社會辦醫的決心顯而易見。
不改7:堅持擴大醫保覆蓋能力
閱讀新醫改方案可以看到,“擴大基本醫療保障覆蓋面”在第一章第一條就被提及。
十年成效可感可知。2019年2月28日,國家醫療保障局(下稱國家醫保局)發布《2018年醫療保障事業發展統計快報》,截至2018年末,基本醫療保險參保人數134452萬人,參保覆蓋面穩定在95%以上。相比2008年87%的覆蓋面,這一數字提升超過8%。
醫保覆蓋的廣度毋庸置疑,針對厚度國家同樣動作頻頻。
2019年政府工作報告指出,城鎮居民醫保人均財政補助標準再次增加30元,達到520元。這是自2008年(2009年數據缺失)以來的第11次調整,增長近5.8倍,報銷比例也逐步提高到如今的60%。
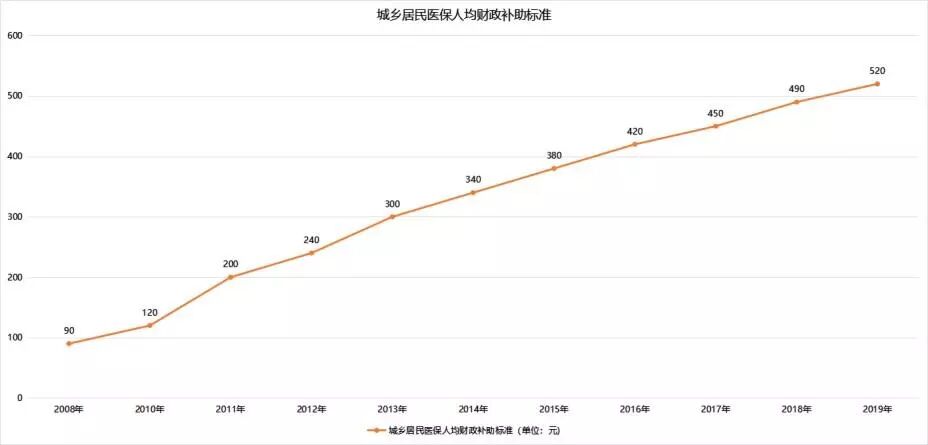
數據來源:國家衛生和計劃生育事業發展統計公報
另一方面,全國財政醫療衛生資金從2009年的4510億元增至2018年的1.57萬億元,累計支出將近10萬億元,年均增長14.9%,比同期全國財政支出增幅高出2.4個百分點。
“醫保對深化醫改有著引領作用。”南開大學衛生經濟與醫療保障研究中心主任朱銘來告訴健康界。2018年5月底,國家醫保局掛牌,不僅改變以往醫保“九龍治水”的局面,也在加快推進醫保支付方式改革。如推進按疾病診斷相關分組收付費制度改革;探索建立公立醫院、社區醫院及社會化藥房統一的醫保支付標準;強化醫保對各類醫療行為的規范和監管等。這些,顯然是國家醫保局將長期堅持的改革動作。
不改8:堅持理順藥品供應
首先是構建國家基本藥物制度,目標在于優先保證一部分藥品公平可及、人人享有。新醫改十年間,國家基本藥物目錄經過三次調整,總品種數量逐次增加。
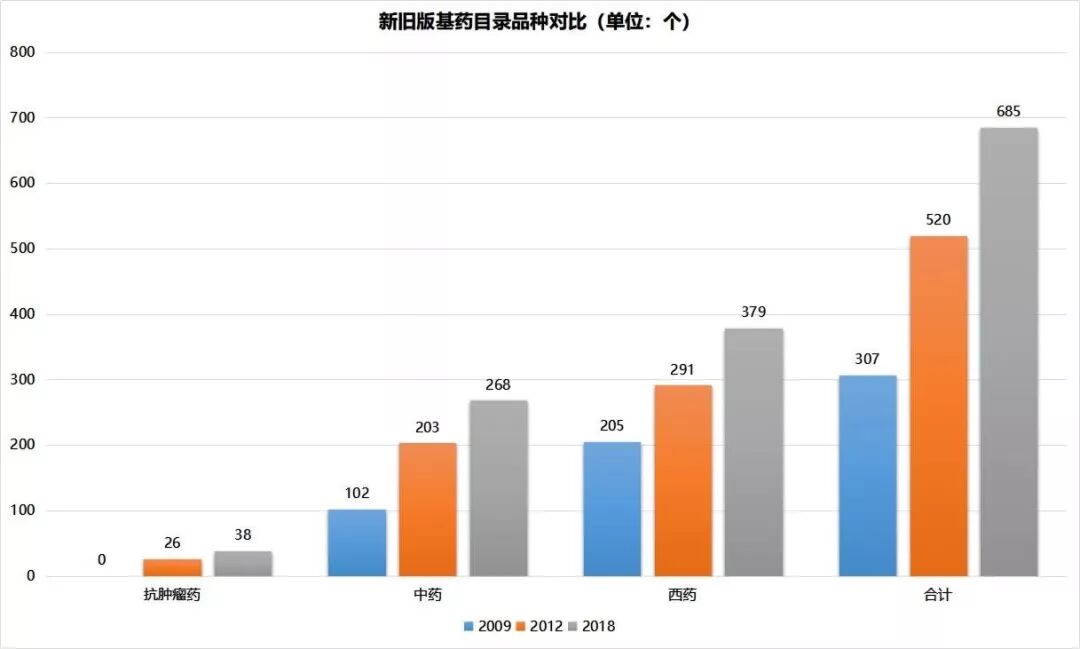
其次是不斷調整藥品采購模式,而且“降價”的初心始終未變。具體來看,10年間藥品采購模式主要是三類:

配送商和藥品企業的數量正在下降。
2016年4月,國務院常務會議決定,全面推進公立醫院藥品集中采購,建立藥品出廠價格信息可追溯機制,推行從生產到流通和從流通到醫療機構各開一次發票的“兩票制”。經過一系列流通環節的整頓,部分中小型醫藥流通企業正被兼并收購或退出市場,行業集中度逐步提升。
目前,我國醫藥流通領域的四家龍頭企業分別是中國醫藥、華潤醫藥、上海醫藥與九州通。據商務部統計數據顯示,這四家全國性醫藥流通企業2013年至2017年的合計銷售占比分別是27.96%、29.17%、31.58%、32.01%和32.14%。
有專家指出,我國基本成型的藥品供應保障體系還將繼續改革,逐步走向成熟。
不改9:堅持公衛服務廣泛而平等
給兒童預防接種,給孕產婦、老年人做健康管理,給高血壓、糖尿病等慢性病患者定期測量數據,上門隨訪管理……這些“瑣碎”的服務項目,呈現越來越被國家重視的跡象。
新醫改起步的2009年,國家基本公共衛生服務項目啟動,開展服務項目所需資金主要由政府承擔,城鄉居民可直接受益。這是新中國成立以來,覆蓋范圍最大、受益人群最廣的一項公共衛生干預策略,是促進基本公共衛生服務逐步均等化的一項長期制度安排。
如今,國家衛生健康委衛生發展研究中心發布的評估報告顯示,基本公共衛生服務項目有效縮小了與收入相關的健康不平等,顯著降低了不同收入水平居民之間的健康水平差距,尤其在減少健康兩極分化方面更有效果。研究同時表明,基本公共衛生服務項目對降低農村地區居民基本醫療衛生服務不平等的貢獻率達到25.5%。
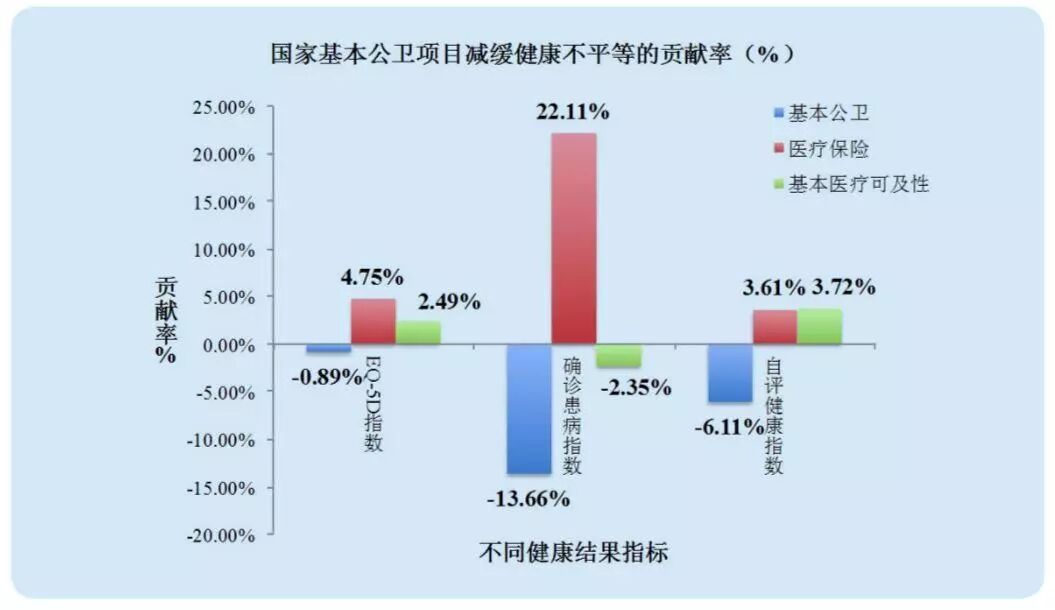
圖表來源:國家衛生健康委衛生發展研究中心
該項目啟動以來,人均基本公共衛生服務項目的經費補助標準從15元逐步提高到55元。同時,國家基本公共衛生服務項目的內容一直在增加,目前已經涉及12類基本項目,包含對重點人群(慢性病患者和老年人)的健康管理,如高血壓患者健康管理和2型糖尿病患者健康管理、65歲及以上老年人一年一次的健康體檢及干預管理等。
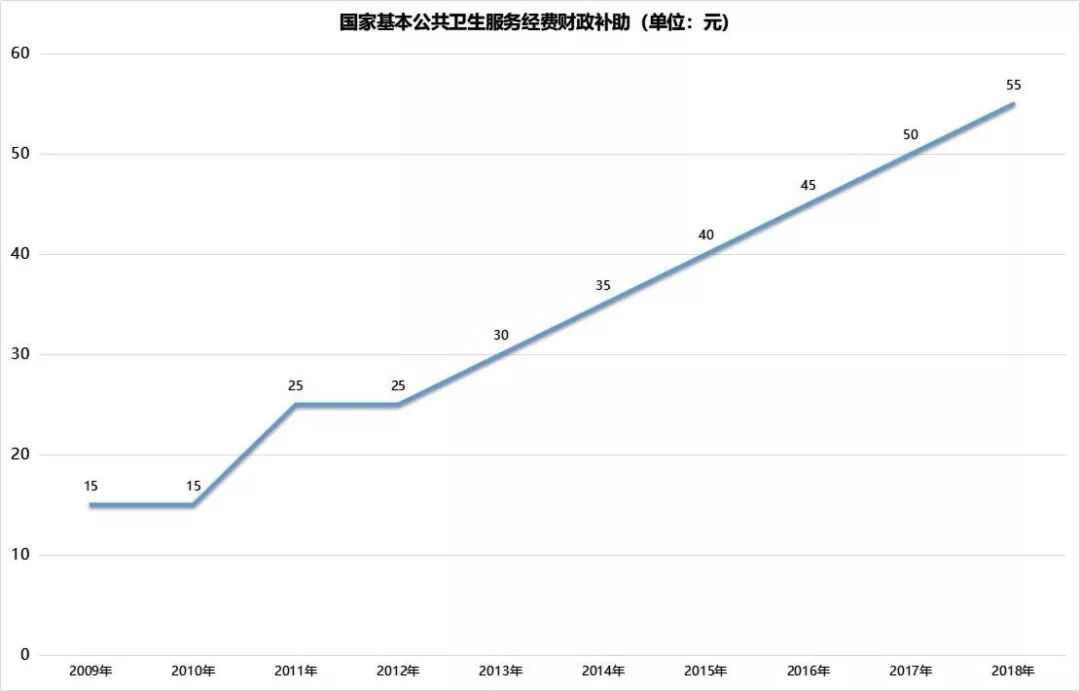
數據來源:國家衛生健康委
不改10:堅持健康中國建設
很多人記憶猶新,2016年8月,全國衛生健康大會在京召開,習近平總書記在會上指出,要把人民健康放在優先發展的戰略地位,以普及健康生活、優化健康服務、完善健康保障、建設健康環境、發展健康產業為重點,加快推進健康中國建設,努力全方位、全周期保障人民健康。
與此相呼應,同年10月,中共中央、國務院印發《“健康中國2030”規劃綱要》,強調把健康融入所有政策。2018年3月,一張照片刷屏醫療圈:北京西直門,一群工作人員摘下印有“國家衛生和計劃生育委員會”的牌子,換上印著 “國家衛生健康委員會”的門牌。

這些公眾已知的信息,都在釋放同一個信號——從以疾病為中心向以人民健康為中心轉變。毫無疑問,這個轉變不能一蹴而就,必然成為未來很長一段時期的奮斗目標,每一位醫療健康從業者,都將匯入時代洪流,給健康中國藍圖添磚加瓦。
回望新醫改十年,四梁八柱持之以恒改革;眺望新醫改去路,大健康時代呼嘯而至。重任在肩,使命在心。除了勇往直前,別無選擇。
信息來源:健康界
|